Одно из наиболее коварных осложнений пневмонии – прикорневое воспаление легочной ткани. Что же такое – прикорневая пневмония, ее симптомы и лечение у взрослых и детей.

Прикорневое воспаление легких в большинстве случаев затрагивает детей дошкольного и школьного возраста. Ею также часто заболевают люди, ослабленные другой болезнью.
Прикорневая пневмония
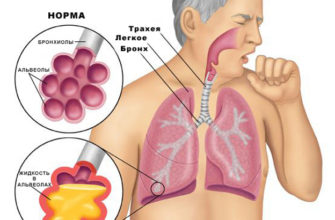
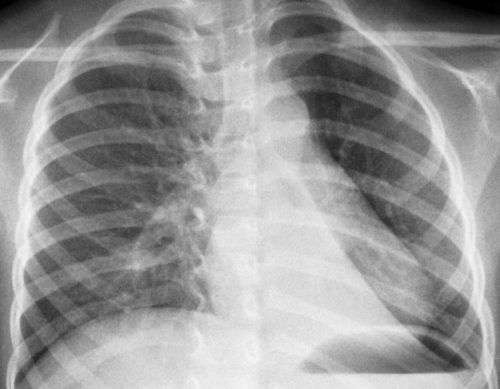
После перенесенных вирусных или бактериальных инфекций могут возникнуть осложнения, а именно, пневмония. Прикорневая пневмония у детей и взрослых – это воспаление, распространяющееся из мелких бронхов и затрагивающее их окружение, где образует воспалительные локализации. Это инфекционное заболевание. Первоначально оно проявляется в виде бронхита. Диагностику осложняет то, что болезнь затрагивает только корень легкого.
Симптомы
Типичные симптомы прикорневого воспаления представлены такими явлениями, как лихорадка с ознобом, вначале сухой, затем продуктивный кашель с мокротой, общая слабость и усталость. Больной (как ребенок, так и взрослый) испытывает боли в мышцах, головные боли, нередко присутствует тошнота.
Человеку не хватает дыхания, возникает боль в грудной клетке. В более тяжелом случае появляется еще один типичный симптом, а именно, вызванный недостатком кислорода цианоз, проявляющийся голубоватым цветом кожи и слизистых оболочек.
Типы инфекции
Прикорневая пневмония делится на несколько видов:
- Заболевание нередко возникает как осложнение после острого респираторного заболевания или гриппа. Наиболее распространенной является так называемая коммуникативная пневмония. Человек заражается в окружающей среде, в скоплении людей – в транспорте, кинотеатрах, театрах, торговых центрах, школах и т.п. Этот тип воспаления хорошо поддается лечению обычными антибиотиками.
- Второй тип, который лечится специальными средствами, – нозокомиальная пневмония. Заболевание затрагивает людей, которые долго находятся в медицинских или социальных учреждениях (стационарные больницы, дома престарелых, хосписы и другие). Инфекция передается пациентам через инструменты, от других пациентов или медицинского персонала. Лечение должно быть особенным по той причине, что бактерии, выживающие в условиях относительно высокой гигиены, устойчивы к обычным лекарствам, дезинфицирующим средствам и антибиотикам.

Возбудители и признаки заболевания
Признаки и возбудители различны в зависимости от типа заболевания:
- Прикорневым воспалением легких часто болеют младенцы и дети дошкольного возраста. У них возбудителями заболевания могут быть вирусы.
- Болезнь у детей старшего возраста и молодежи возникает после микоплазменной инфекции. Заболевание характерно постепенным началом, инфекция является атипичной, кашель остается на стадии сухого и раздражительного.
- Взрослые и пожилые люди чаще всего болеют после инфицирования бактериями: стафилококками, стрептококками и гемофильной палочкой.
- У людей, у которых прикорневая пневмония происходит как осложнение других заболеваний (онкология, ВИЧ, снижение иммунитета, после трансплантации органов) источником, кроме вирусов, может быть и грибок (Candida).

Диагностика, методы исследования
Анамнез. В его рамках определяются следующие факторы:
- симптомы, указывающие на инфекцию дыхательных путей;
- заболевания в семье и ближайшем окружении;
- путешествия в инкубационный период инфекции;
- эпидемиологическая ситуация в регионе;
- информация о сопутствующих заболеваниях;
- профессиональная направленность;
- хобби;
- социальная история.
Физическое обследование:
- перкуссия (простукивание) – может быть ясной, при большей инфильтрации короткой;
- прослушивание – дыхание бывает на месте укороченной перкуссии ослабленным, с мокрыми явлениями.
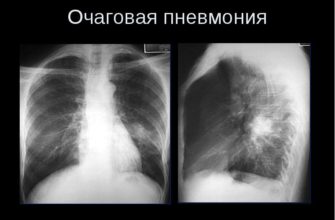
Рентгенологическое исследование: имеет типичный образ неоднородной инфильтрации, состоящей из множественных, не резко разграниченных локализаций.
Основные лабораторные тесты: СОЭ, СРБ, анализ крови, мочи, биохимия – рН крови, натрий, мочевина, креатинин, глюкоза, альбумин, ЛДГ и др.
Дополнительные тесты: бронхоскопия с бронхоальвеолярным лаважем, КТ и тесты функции легких, включая мониторинг газового состава крови.
Микробиологическое исследование:
- микроскопическое исследование и посев мокроты;
- серологические тесты;
- посев крови;
- гортанные мазки (у детей);
- обнаружение антигенов пневмококков в крови и моче;
- метод ПЦР (полимеразная цепная реакция);
- плевральная пункция (если присутствует выпот);
- исследование бронхоальвеолярной жидкости или легочной ткани.
Отбор проб мокроты следует проводить до введения антибактериальной терапии. Специальное окрашивание (в соответствии с методом Циля – Нильсена) необходимо для обнаружения микобактерий, методы иммунофлюоресценции используются для обнаружения вирусов или легионелл.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Посев крови проводится при подозрении на бактериемию, предпочтительно при повышении температуры. Серологически в крови могут проявляться специфические IgM, IgA и IgG антитела против респираторных вирусов. IgM могут быть обнаружены в конце второй недели после заражения. Повышение IgG антител происходит примерно через 6 недель после заражения.
Плевральный выпот определяется путем пункции плевральной полости. Его культивационное обследование особенно важно перед введением антибиотиков. Цитологически парапневмонический выпот характеризуется появлением нейтрофилов. Густой экссудат гнойного внешнего вида указывает на эмпиему. Целевая выборка при тяжелых состояниях проводится с помощью биопсии, БАЛ или трахеальной пункции. В случае проблематичной дифференциальной диагностики необходима биопсия легких.
Лечение
Прикорневая пневмония должна лечиться профессионально, с помощью медикаментозных препаратов. Соответствующие лекарства выбираются после микробиологического исследования. Кроме самой причины заболевания лечатся также сопровождающие его симптомы. Симптоматическая терапия включают в себя прием лекарственных средств, способствующих отхаркиванию и растворению мокроты.
Больной должен достаточно пить, есть легкую, но питательную пищу с высоким содержанием витаминов. Необходимо соблюдение постельного режима в течение всего периода лечения, который, в зависимости от возбудителя и течения заболевания, длится от одной до двух недель.
Заключение
Прикорневая пневмония – достаточно коварное заболевание, бороться с которым человек должен исключительно под руководством врача. Домашнее лечение допускается только как дополнительная терапия, наряду с приемом фармацевтических препаратов.