Острая кишечная непроходимость (илеус) – состояние, которое клинически проявляется блокированием кишечника. Соответствующий набор симптомов является признаком осложнения многих заболеваний различной этиологии и прогноза.
- Кишечная непроходимость, илеус – характеристика заболевания
- Кишечная непроходимость – классификация и причины недуга
- Патофизиология обструкции и развитие заболевания
- Клиническая картина – симптомы острой кишечной непроходимости
- Диагностика – кишечная непроходимость и ее диагноз
- Лечение острой кишечной непроходимости
Кишечная непроходимость, илеус – характеристика заболевания
Непроходимость кишечника – это заболевание, требующее быстрой диагностики и немедленного начала лечения, как правило, хирургического. Отсутствие лечения приводит к различным патофизиологическим механизмам развития болезни. Это состояние представлено общим расстройством организма и характеризуется недостаточностью не только желудочно-кишечного тракта, но и других жизненно важных систем и органов.
Кишечная непроходимость – классификация и причины недуга
Классификация кишечной непроходимости основывается на проявлениях и симптомах заболевания.
В зависимости от причины острая кишечная непроходимость делится на механическую, функциональную и смешанную.
Наиболее распространенной формой является механический илеус. Причины кишечной непроходимости варьируются в зависимости от возраста пациента и локализации недуга. Заболевание чаще бывает у взрослых, чем у детей.
Причиной непроходимости тонкого кишечника являются в основном спайки. Непроходимость кишечника у взрослых обычно вызывается опухолью. Опухолевые или воспалительные стенозы являются причиной закрытия просвета кишечника. Камни в желчном пузыре, инородные тела и паразиты способствуют закупорке просвета. Спайки или внекишечные опухоли вызывают сжатие кишечника с внешней стороны.
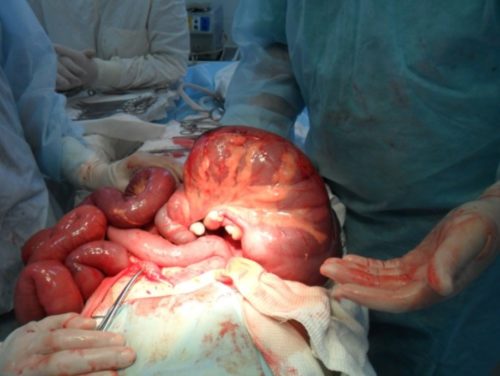
Тяжелой формой механического илеуса является странгуляция, которая характеризуется нарушением кровоснабжения кишечника. Лечение острой кишечной непроходимости этого типа предполагает срочное хирургическое вмешательство.
Функциональный илеус обусловлен нарушением моторики кишечника без механических препятствий для прохождения кишечного содержимого. Этот вид илеуса подразделяется на паралитический и спастический.
Паралитическая кишечная непроходимость вызывается параличом моторики кишечника. Нарушение моторики кишечника – распространенное состояние при воспалительных заболеваниях органов брюшной полости, панкреатите, холецистите, аппендиците, дивертикулите и перитоните. Рефлекторно оно вызывается, например, почечной и печеночной коликой, значительной потерей крови, задержкой мочи, переломами позвонков и процессами в кишечнике различной этиологии.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Редко паралич сопровождает расстройства внутренней среды организма, например, обезвоживание, диабетический ацидоз, уремию, гипокалиемию. Расстройства моторики могут быть вызваны некоторыми препаратами, например, трициклическими антидепрессантами, нейролептиками, опиоидами.
При редком спастическом илеусе возникает спастический паралич мышц кишечника, как это бывает, например, при отравлении оловом и порфирии.
Псевдообструкция толстой кишки – синдром Огилви – является достаточно редким состоянием, определяемым многими различными факторами. Под общим знаменателем причин, побуждающих псевдообструкцию, рассматривается либо ослабление парасимпатической активности, либо метаболические нарушения.
Послеоперационный илеус представляет собой отдельную группу. Этиология послеоперационной непроходимости многофакторна, и ее детальный анализ выходит за рамки статьи.
Патофизиология обструкции и развитие заболевания
Взгляд на патофизиологию болезни, согласно последним данным, изменился. Патофизиологические механизмы, участвующие в формировании непроходимости, варьируются в зависимости от высоты закрытия просвета кишечника. Таким образом, деление непроходимости тонкой и толстой кишки основано не только на локализации барьера, но и на патофизиологических изменениях.
Барьер на тонкой кишке является причиной непроходимости в 75–80% случаев. Поверхность слизистой оболочки тонкой кишки составляет 200–300 м2, что более чем в 100 раз больше поверхности кожи. Тонкий кишечник, таким образом, обладает значительным влиянием на медиаторный ответ организма.
При остановке прохождения содержимого через тонкий кишечник, который физиологически лишь немного колонизирован бактериями, усиленно размножаются бактерии, особенно кишечная палочка. Увеличивается количество бактерий, вызывающих гиперсекрецию слизистой и увеличение кровотока в стенках кишечника. Кишечник может быть расширен, но внутрипросветное давление не превышает 8 см H2O и, следовательно, не оказывает существенного влияния на снижение кровоснабжения стенки кишечника.
Высоким илеусом страдает приблизительно 20% пациентов с обструкцией тонкой кишки. Человек чувствителен к большим потерям воды и электролитов, что вызывает значительную гиповолемию и электролитный дисбаланс. Медиаторный ответ при высоком илеусе изначально незначителен.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе

При непроходимости всего тонкого кишечника, вызванного препятствием в дистальных участках, качественно и количественно изменяется бактериальная флора в тонком кишечнике. На ранней стадии бактериальные токсины не проходят через слизистый барьер, но выпущенные эндотоксины провоцируют обильную гиперсекрецию в просвет тонкой кишки, что вызывает гиповолемию. Быстро нарушается слизистый барьер и последующая транслокация бактерий.
Начиная с 4 дня после возникновения кишечной непроходимости можно определить эндотоксинемию. Развивается синдром системного воспалительного ответа – ССВО (SIRS – Systemic Inflammatory Response Syndrom) с симптомами дисфункции органов. При отсутствии лечения ССВО переходит в полиорганную недостаточность (MOF – Multiple Organ Failure). Это состояние особенно угрожает людям с риском обструкции в дистальных отделах тонкой кишки, а также небольшой группе пациентов с барьером на толстой кишке.
Для непроходимости толстой кишки, которая происходит в 20–25% случаев, характерно постепенное повышение первоначально незначительной клинической картины. При достаточности Баугиниевой заслонки, которая имеет место, примерно в 95% случаев происходит только вздутие толстой кишки.
В отличие от тонкой кишки, общая площадь слизистой оболочки толстой кишки составляет приблизительно 1 м2. В толстой кишке не бывает гиперсекреции слизистой, гиповолемия не является ранним симптомом илеуса. Не было доказано высвобождение воспалительных медиаторов из стенки толстой кишки.
Антибактериальный барьер слизистой оболочки очень эффективен, поэтому даже доля бактериальной транслокации в развитии непроходимости толстой кишки не столь значительна. С другой стороны, важное значение имеет увеличение объема газа и кала в толстой кишке, что приводит к повышению внутриполостного давления до значений около 100 мм ртутного столба.
При высоком внутрипросветном давлении развивается ишемия кишечной стенки толстой кишки и, следовательно, ее перфорация. К ишемии кишечника может привести также инвагинация – внедрение части кишки в просвет. Вздутие и ишемия кишечника рассматриваются как основные факторы, вызывающие развитие ССВО. Прогностически очень неблагоприятным является появление перфорации и перфорационного перитонита.
При странгуляции пересекаются указанные выше патофизиологические механизмы, вызванные непроходимостью кишечника, с патофизиологией острой кишечной ишемии. Сильная боль в начале ишемии вызвана раздражением спинных афферентных симпатических волокон. Это постепенно приводит к развитию ССВО, сепсиса и полиорганной недостаточности.
Клиническая картина – симптомы острой кишечной непроходимости
Основные симптомы кишечной непроходимости:
- задержка отвода газов и стула;
- рвота из-за накопления содержания над барьером или рефлекторная при странгуляции;
- вздутие живота и судорожные боли в начале обструктивной непроходимости;
- тяжелые или даже невыносимые боли в начале странгуляционного илеуса.
В ходе болезни некоторых из основных симптомов непроходимости может не быть. Колик нет при паралитическом илеусе, рвоты – при барьере в дистальных отделах толстой кишки. Минимальные клинические проявления присутствуют при высоком илеусе, где отсутствуют рвота и другие основные симптомы кишечной непроходимости: вздутие живота, метеоризм, задержка стула и боль.
Общие симптомы шокового состояния появляются быстро во время странгуляции. В других случаях общие симптомы развиваются с различной интенсивностью в зависимости от высоты расположения барьера в кишечнике, функциональности Баугиниевой заслонки, общего состояние человека, стадии опухоли в случае ее присутствия.
Клинические проявления и функциональной, и обструктивной непроходимости тонкой кишки очень похожи. Почти идентичны клинические картины обструктивной непроходимости толстой кишки при барьере в левой половине толстой кишки и синдрома Огилви.
Диагностика – кишечная непроходимость и ее диагноз
Обследование должно привести к быстрой диагностике заболевания. Это особенно важно во время странгуляции, которая представляет собой нарушение кровоснабжения и прямую угрозу его функционированию.
При диагностике непроходимости важно распознавание первых признаков странгуляции. Необходимо определить высоту барьера, располагается он в тонкой или толстой кишке, что вызывает непроходимость кишечника, является она обструктивной или функциональной. Обследование пациентов в состоянии статуса илеуса должно соблюдать обычную процедуру осмотра больного, у которого присутствует острая кишечная непроходимость. Оно включает в себя:
- Анамнез.
- Объективное обследование.
- Обследование методами визуализации.
- Лабораторные и внутренние методы обследования.
В отношении личного анамнеза важны следующие факты:
- Объем и количество операций желудочно-кишечного тракта.
- Заболевания кишечника и других органов брюшной полости или их симптомы.
- Прием лекарственных препаратов.
- Наличие других заболеваний.
В анамнезе настоящего заболевания внимание сосредоточено на наличии основных симптомов кишечной непроходимости, таких как задержка отведения газов и стула, рвота и боль.
При объективном обследовании не следует упускать из виду и недооценивать первые «тонкие» признаки изменения общего состояния здоровья, например, тахикардию, тахипноэ и снижение артериального давления.
При рентгене брюшной полости можно увидеть раздутые петли кишечника, заполненные жидкостью и газом (чаши Клойбера), и кишечные арки – специфические рентгенологические признаки кишечной непроходимости.
Осмотр начинается с обследования брюшной полости, при котором исследуется степень ее вздутия, шрамы от предыдущих операций, грыжа и состояние петли кишечника. При пальпации необходимо определить наличие и расположение грыж и болевые точки.
Важной является аускультация. Вместо обычных звуков при перистальтике кишечника слышимы «металлические звуки» и звуки «падающих капель», которые вызваны повышенной перистальтикой над барьером. Полная тишина в брюшной полости характерна для паралитической кишечной непроходимости.
Ректальное обследование может выявить сужение заднего прохода, стенозирующую опухоль прямой кишки, выпот в Дугласовом пространстве в случае продвинутой стадии илеуса. Пустая, дилатационная и атоническая ампула прямой кишки с рыхлым сфинктером является симптомом барьера, находящегося в дистальном отделе толстой кишки.
Из обследования методами визуализации по-прежнему первым и основным исследованием является нативная рентгенограмма брюшной полости в положении стоя. На рентгеновском снимке для илеуса характерно наличие воздуха над уровнем жидкости в отдельных петлях кишечника.
В соответствии с их распространением, видным на изображении, можно достаточно точно определить место расположения барьера. Например, если барьера расположен в тонкой кишке, как правило, присутствует два уровня в эпигастрии и несколько уровней в середине живота, при барьере в области подвздошной кишки уровни являются каскадными, по всему животу, также присутствует дилатация тонкой кишки.
Большое количество уровней и дилатация тонкой кишки являются характерными признаками также паралитической кишечной непроходимости. Изолированная дилатация тонкой или толстой кишки, как правило, обусловлена воспалением окружающей среды, панкреатитом, аппендицитом, холециститом или дивертикулитом.
Лечение острой кишечной непроходимости
Лечение кишечной непроходимости является консервативным и хирургическим. Консервативное лечение представляет собой часть комплексной терапии илеуса во время диагностики, при подготовке к операции и в послеоперационном периоде. Лишь в некоторых случаях функциональной непроходимости консервативной терапии достаточно для того, чтобы контролировать ситуацию.
Основной метод лечения кишечной непроходимости, вызванной механическими причинами, – немедленная операция. Абсолютными показаниями к ней являются странгуляция и мезентериальная ишемия. Лишь в некоторых исключительных случаях при механической непроходимости можно поступать консервативно, соответственно, отложить операцию.
Решение о том, что пациент не будет срочно прооперирован, соответственно, что операция может быть отложена, должно быть подложено квалифицированным заключением ведущего специалиста – хирурга – и является столь же важным, что и решение о применении хирургического вмешательства.
Непосредственные меры консервативного лечения непроходимости заключаются в обеспечении венозного доступа путем введения периферического или центрального венозного катетера, назогастрального зонда и мочевого катетера. Необходимо контролировать основные жизненно важные функции.
Введенный центральный венозный катетер позволяет контролировать значения центрального венозного давления. Мочевой катетер и назогастральный зонд необходимы для мониторинга баланса жидкости. Низкий диурез является не только выражением гиповолемии, но также может быть признаком почечной функции в контексте начинающейся полиорганной недостаточности.
Всегда необходимо иметь в виду и лечить внутреннюю среду организма. Парентерально дополняется недостающий объем жидкости, корректируется ионный дисбаланс, компенсируется диабет и другие заболевания в случае их присутствия.
Правильно проведенное интенсивное консервативное лечение может при высоком илеусе полностью скрыть клинические симптомы заболевания, из которых остаются только высокие отводы назогастральным зондом.
В случае расстройства систем органов необходима поддержка их функций, в основном, дыхательной системы. Срочное хирургическое вмешательство начинается после того, как проведена необходимая эффективная общая подготовка больного. Длительная неэффективная подготовка не улучшает общее состояние человека с механической непроходимостью.
При паралитической кишечной непроходимости для контроля над состоянием достаточно продолжения консервативного лечения. Эти меры включают:
- продолжение парентерального питания;
- медикаментозную поддержку кишечника;
- прием осмотических препаратов;
- применение клизм;
- лечение сопутствующих заболеваний.
Важным условием для успешного хирургического лечения механической кишечной непроходимости является соблюдение общих принципов работы. Экспертиза в ходе операции, которая осложняется наличием расширенных и заполненных петель кишечника, направлена на определение причины кишечной непроходимости. Декомпрессия дилатационной непроходимость кишечника обеспечивается аспирацией кишечного содержимого.
Интраоперационная обработка заполненного и дилатационного кишечника требует достаточной осторожности, терпения и опыта оперирующего хирурга. Необходимо удаление или обход барьера кишечного пассажа, либо установление дифференцированной стомы над барьером.
В случае странгуляции необходимо освободить кишечник путем прерывания странгуляционной полосы, выпусканием грыжи, деротации при вальвуле и дезинвагинации при инвагинации. После облегчения странгуляции необходимо оценить жизнеспособность высвобождаемой части кишечника. Необратимо пораженная часть кишечника должна быть резецирована, а непрерывность пищеварительного тракта восстановлена кишечным анастомозом.
Если поражен более длинный участок тонкой кишки, и ее жизнеспособность остается неясной, существует возможность прекратить операцию и планировать second look хирургического вмешательства. В случае многократных поражений тонкой кишки рекомендуется большее количество спаек, так как при неполном расслаблении спаек в послеоперационном периоде может снова клинически проявиться непроходимость необработанного сегмента.
Как уже упоминалось, наиболее распространенной причиной кишечной непроходимости является опухоль толстой кишки, колоректальный рак, локализованный, в основном, в левой половине. Ранее применялась обычная процедура, включающая создание производных стомы над барьером, резекцию кишечника с опухолью и, наконец, отмену стомы, что влекло за собой высокую суммарную смертность, частое нарушение последовательности необходимых операций и долгие повторные госпитализации. Ввиду этих негативных оснований сегодня такие методы не применяются.
В настоящее время при обструктивной непроходимости толстой кишки отдается предпочтение одноступенчатому хирургическому вмешательству, в ходе которого устраняется причина илеуса, и кишечный пассаж, если это возможно, восстанавливается кишечным анастомозом.
Операционный ход при кишечной непроходимости должен удовлетворять онкологические принципы, включая лимфаденэктомию.
Альтернативой хирургического лечения обструкции в левой половине толстой кишки, с накоплением количества кишечного содержимого в толстой кишке, является субтотальная колэктомия с первичным илеоколическим анастомозом.
Удаление толстой кишки вместе с содержимым снижает риск возможного интраоперационного загрязнения операционного поля, к тому же, илеоколический анастомоз является более безопасным, чем анастомоз колоректальный. Недостатком, особенно у пожилых пациентов, может быть увеличение частоты стула до относительного недержания, а также частый жидкий стул.
У пациентов с онкологическими метастазами можно провести ограниченную резекцию кишечника с анастомозом. У пациентов с поздними стадиями рака, основанного на органах брюшной полости, где может уже присутствовать карциноматоз брюшины, хроническая непроходимость является хирургически трудно решаемой.
При опухолях толстой кишки с острой непроходимостью в некоторых случаях можно справиться путем реканализации опухоли лазером или введением металлического стента.
Лапароскопическое лечение подвздошной кишки тонкого кишечника возможно, но затрудняется большим числом случаев, когда необходимо отказаться от данного метода. Таким образом, при принятии решения о методах терапии подвздошной тонкой кишки рекомендуется провести предоперационный отбор пациентов, подходящих для лапароскопической хирургии.
Острую кишечную непроходимость самостоятельно не рекомендуется лечить, следует сразу же обращаться к врачу!