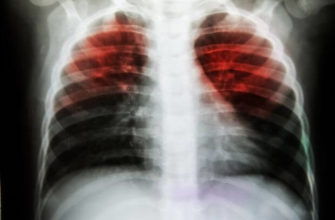
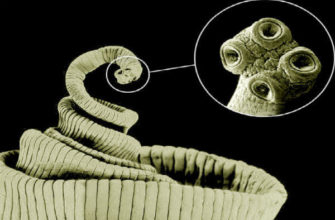
Туберкулез – причина большого количества смертей, вызванных одним микроорганизмом (M.tuberculosis). Основную проблему в химиотерапии данного заболевания представляют устойчивые к противотуберкулезным препаратам штаммы бактерий.

- Определение заболевания
- Как воздействует палочка Коха на организм
- Что такое режим химиотерапии
- Цели
- Фазы
- Что включает
- Режимы
- Первый режим
- Второй режим
- Второй режим Б
- Третий режим
- Четвертый режим
- Подбор оптимального режима
- Если у пациента наблюдается лекарственная устойчивость
- Начальная (первичная) устойчивость
- Приобретенная (вторичная) устойчивость
- Монорезистентная устойчивость
- Полирезистентная устойчивость
- Смешанная устойчивость
- Выводы
Под режимом химиотерапии понимают оптимальное сочетание лекарственных препаратов для лечения туберкулеза, их доз, способа введения, ритма применения и продолжительности.
В этой статье мы рассмотрим особенности режимов и принципы их подбора.
Определение заболевания
Туберкулез – одно из серьезных заболеваний. Он известен еще со времен Древней Греции, где его называли phtisis, что переводится как «истощение».
Наука уже много лет работает над препаратами, которые бы позволили предупреждать и лечить туберкулез.
Туберкулез – инфекционное заболевание, которое вызывается туберкулезной микобактерией (палочкой Коха) и сопровождается поражением легких.
Бактерии, вызывающие туберкулез, распространяются по воздуху, когда больной человек кашляет, чихает или отхаркивает мокроту. Для того чтобы заразиться, человеку достаточно вдохнуть всего лишь несколько таких микробов. Но следует помнить, что передача инфекции возможна и контактно-бытовым путем.
Туберкулез поражает не только легкие, но и другие органы и ткани, например, глаза, кости, кожу, мочеполовую систему, кишечник.
Как воздействует палочка Коха на организм
Выделяют две формы заболевания:
- Открытая форма. Микобактерии присутствуют в мокроте или другом отделяемом.
- Закрытая форма. Микобактерии в отделяемом не определяются, больной не может заражать других людей.
Также туберкулез может быть первичным и вторичным.
Первичный характеризуется тем, что он возникает, как только в кровь попал возбудитель. Им часто болеют дети до пяти лет. В этом случае туберкулез протекает тяжело, с очень выраженными симптомами, однако больные не представляют опасности для здоровых людей. В легких образуется гранулема небольшого размера. В некоторых случаях туберкулезная гранулема может самостоятельно зажить. А иногда она увеличивается, и внутри нее образуется полость (каверна), заполненная кровью. Из нее микобактерии с кровотоком разносятся по организму.
Вторичный туберкулез возникает, когда переболевший человек заразился другим типом туберкулезной микобактерии и снова заболел, или в том случае, когда началось обострение заболевания. Больной заразен для окружающих. Его следует госпитализировать и лечить с помощью комбинированных антибиотиков.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Симптомы туберкулеза:
- Изменение внешнего вида человека. Лицо становится осунувшимся, бледным: черты лица становятся острее, щеки проваливаются и покрываются неестественным румянцем, глаза нездорово блестят. Происходит быстрое снижение веса.
- Температура. Основной симптом туберкулеза – это субфебрильная температура, которая держится в течение месяца и более. К вечеру температура может повышаться до тридцати восьми с половиной градусов и сопровождаться ознобом. Выше тридцати девяти градусов температура поднимается уже на поздних стадиях, когда присутствуют большие очаги воспаления.
- Кашель. Он присутствует почти постоянно. На начальных этапах кашель сухой и приступообразный. Когда образуются каверны, и в легких скапливается экссудат, происходит выделение большого количества мокроты. Кашель переходит во влажный.
- Кровохарканье. Такой симптом может свидетельствовать об инфильтративном туберкулезе. В этом случае нужна срочная хирургическая помощь.
- Боль в груди. Данный симптом появляется на острой и хронической стадиях туберкулеза.
Туберкулез опасен таким осложнением, как легочное кровотечение. Также он может вызвать спонтанный пневмоторакс и легочную недостаточность.
Что такое режим химиотерапии
Режим химиотерапии – это оптимальное сочетание лекарственных препаратов для лечения туберкулеза, их доз, способа введения, ритма применения и продолжительности. Под химиотерапией туберкулеза понимается специфическое лечение, которое направлено на уничтожение микобактерий или подавление их размножения.
Цели
Основные цели химиотерапии:
- Предупреждение селекции устойчивых к лекарствам микобактерий.
- Достижение как можно более раннего абациллирования мокроты.
- Полное излечение от туберкулеза.
Этих целей можно достичь только в том случае, если одновременно назначить нескольких препаратов, к которым будут чувствительны микобактерии.
Фазы
Министерство здравоохранения Российской Федерации рекомендует проводить курс химиотерапии в две фазы: интенсивная терапия и продолжение терапии. Задачи этих фаз разные.
Первая фаза направлена на устранение симптомов туберкулеза. Она включает:
- Максимальное воздействие на популяцию микобактерий, для того чтобы прекратить бактериовыделение и предотвратить развитие устойчивости бактерий к лекарствам.
- Уменьшение инфильтративных и деструктивных изменений в органах.
Вторая фаза – фаза продолжения терапии. Она необходима для реализации нескольких задач:
- Подавление сохраняющейся популяции микобактерий.
- Обеспечение дальнейшего уменьшения воспалительных изменений и инволюции туберкулезного процесса.
- Восстановление функциональных возможностей.
Что включает
Химиотерапия для лечения туберкулеза включает в себя:
- Комбинацию из подобранных лекарственных препаратов.
- Сроки их приема.
- Сроки и содержание проводимых контрольных обследований.
- Организационные формы химиотерапии, которые определяются исходя из группы, в которую входит человек, болеющий туберкулезом.
Режимы
Режимы химиотерапии бывают стандартными и индивидуальными.
Индивидуальный режим включает такое сочетание препаратов, к которым сохранилась лекарственная чувствительность микобактерий, после получения данных микробиологического исследования.
Стандартный режим включает в себя сочетание самых эффективных лекарств с учетом того, что данные определения лекарственной чувствительности микобактерий известны только спустя два-три месяца.
В настоящее время выделяют четыре стандартных режима.
Первый режим
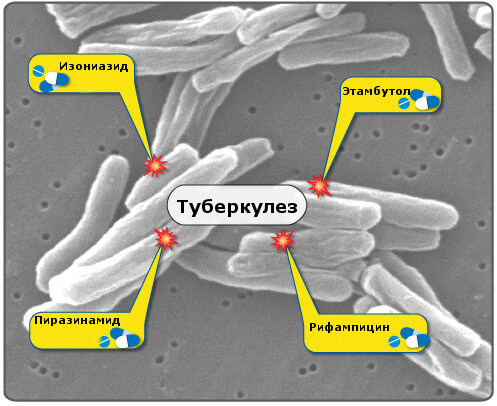
Назначается для впервые выявленных больных. Интенсивная фаза лечения длится два-три месяца с использованием четырех основных препаратов: Изониазид, Рифампицин, Пиразинамид, Этамбутол или Стрептомицин.
Общая продолжительность основного курса лечения – шесть-семь месяцев.
Второй режим
Назначается больным с рецидивами туберкулеза и пациентов, получающих неадекватную химиотерапию более одного месяца.
В течение двух месяцев используется пять основных препаратов: Изониазид, Рифампицин, Пиразинамид, Этамбутол и Стрептомицин. И затем в течение месяца четырех: Изониазид, Рифампицин, Пиразинамид и Этамбутол.
Общая продолжительность лечения составляет восемь-девять месяцев.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Второй режим Б
Данный режим используется для лечения больных с высоким риском развития лекарственной устойчивости микобактерий.
В течение двух-трех месяцев применяются такие лекарства, как Изониазид, Рифампицин, Пиразинамид, Этамбутол, Канамицин, Фторхинолон.
Третий режим
Рекомендован больным с впервые выявленными малыми формами туберкулеза с отсутствием выделения микобактерий.
Интенсивная фаза длится два месяца и включает в себя четыре препарата: Изониазид, Рифампицин, Пиразинамид, Этамбутол.
Общая длительность лечения – шесть-восемь месяцев.
Четвертый режим
Назначается больным, которые выделяют множественно лекарственно-устойчивые микобактерии, а также при хроническом туберкулезе.
Лечение проводят по индивидуальным схемам химиотерапии. Интенсивная фаза длится шесть месяцев.
Подбор оптимального режима
Оптимальный режим подбирается с учетом следующих факторов:
- Характер региональной лекарственной чувствительности микобактерий к препаратам.
- Заразность больного человека.
- Распространенность и тяжесть заболевания.
- Лекарственная устойчивость микобактерий.
- Динамика клинических и функциональных показателей.
- Динамика бактериовыделения.
- Инволюция (рассасывание) локальных изменений в легких.
Выбирая режим, нужно в первую очередь определить показания к применению противотуберкулезных препаратов и соответствующего режима химиотерапии. Затем выбираются условия проведения химиотерапии (стационар, санаторий, амбулаторные условия).
Специалисты должны обеспечить контролируемый прием больным назначенной комбинации лекарств на протяжении всего периода лечения, а также организовать диспансерное наблюдение и периодическое обследование.
Все это должно решаться индивидуально для каждого пациента. Выбор лечения зависит от особенностей течения туберкулеза и возможностей лечебного учреждения.
Если у пациента наблюдается лекарственная устойчивость
Устойчивость – это снижение чувствительности микобактерий до такой степени, что они способны размножаться при воздействии на них лекарств в критической или более высокой концентрации. Уровень устойчивости определяется такой концентрацией препарата, при которой еще наблюдается размножение микобактерий.
Для определения лекарственной устойчивости используется метод абсолютных концентраций на плотной яичной питательной среде Левенштейна – Йенсена. Микобактерии, имеющие устойчивость к лекарству, способны размножаться при таком содержании препарата в среде, которое оказывает на чувствительные особи бактериостатическое или бактерицидное воздействие.

Начальная (первичная) устойчивость
Характеризуется тем, что в начале обследования выявляются штаммы микобактерий, которые имеют выраженную устойчивость к одному или нескольким противотуберкулезным препаратам.
Такая устойчивость встречается в тех случаях, когда человек инфицирован микобактериями, которые уже резистентны к одному или нескольким противотуберкулезным препаратам.
Частота начальной лекарственной устойчивости характеризует эпидемиологическое состояние популяции возбудителя туберкулеза.
Приобретенная (вторичная) устойчивость
При этой форме устойчивости штаммы микобактерий становятся резистентными к лекарствам в процессе или после окончания курса химиотерапии. Неправильно проведенная химиотерапия способствует появлению лекарственно-устойчивых микобактерий.
Монорезистентная устойчивость
Это устойчивость штамма к одному из пяти основных лекарств первого ряда для лечения туберкулеза.
Полирезистентная устойчивость
Полирезистентность – это сложная комбинационная устойчивость к любым двум и более противотуберкулезным препаратам без одновременной устойчивости к Изониазиду и Рифампицину.
Смешанная устойчивость
Суммирует первичную и приобретенную резистентность для определения ее распространенности.
Выводы
Туберкулез – серьезное и опасное заболевание. Заразиться им можно где угодно, поскольку микобактерии могут передаваться как воздушно-капельным, так и контактно-бытовым путем.
Для диагностики активного туберкулеза проводится микроскопическое исследование мазка мокроты, рентген или культуральное исследование (посев мокроты).
Лечение туберкулеза обязательно проводится несколькими препаратами. Каждое из лекарств обладает различными механизмами воздействия.