Детская смертность от пневмонии в 2015 г. составила 920 136 случаев, причем данное заболевание заняло одно из первых мест среди инфекционных причин. При этом статистика утверждает, что среди детей до 5 лет на воспаление легких приходится 15% смертности. В большинстве случаев истинная причина – скрытое течение болезни и недопустимое затягивание сроков лечения.

Определение заболевания
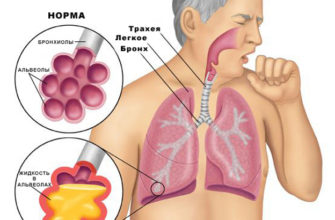
Главный дыхательный орган человека – легкие, в них кислород впитывается в кровь, а из них удаляется углекислый газ. Происходит это в альвеолах – мельчайших мешочках на концах бронхиол, разветвлениях бронхов. Альвеолы пронизаны многочисленными капиллярами, снабжающими легкие кровью. Именно кровь – тот экспедитор, который отвечает за нормальное питание всех тканей и органов.
Однако функция легких – не только газообмен. Через легкие могут выводиться токсины, продукты распада, образующиеся при возникновении в организме воспалительных процессов или инфекционных заболеваний. При любых травмах, оперативных вмешательствах, пищевых отравлениях, простуде легкие наравне с ЖКТ, печенью, почками, кожей получают дополнительную нагрузку, что неизменно приводит к снижению иммунитета.
В результате в альвеолах начинает скапливаться жидкость, и даже гной, что приводит к нарушению газообмена и распространению воспаления на соседние участки.
В большинстве случаев пневмония у детей начинается на фоне некорректного или прерванного лечения ОРВИ и ОРЗ. В качестве первичного заболевания воспаление легких возникает очень редко, и связано с сильным переохлаждением, чего большинство родителей, как правило, не допускает.
Причины
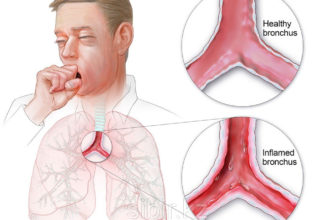
Пневмония – острое инфекционное заболевание, которое может быть вызвано бактериями, вирусами, грибками. Бывают случаи смешанных инфекций, когда к бактериям присоединяются грибы, или на фоне вирусного заражения развивается бактериальное поражение.
В последние десятилетия агрессивность вирусных инфекций значительно возросла, что может быть связано с повышенной резистентностью микроорганизмов и их невосприимчивостью к противовирусным и антибактериальным средствам. В результате лечение не дает быстрого и стабильного эффекта, что чревато возникновением осложнений.
Развитию воспаления легких при внедрении возбудителя сопутствуют следующие факторы:
- перенесенное ОРВИ или ОРЗ;
- переохлаждение общего характера;
- попадание в легкие инородного тела (рвотных масс, грудного молока, пищи и др.);
- рахит, врожденный порок сердца;
- пониженный уровень иммунитета;
- постоянный стресс.
Пневмония может носить врожденный характер (цитомегаловирус, микоплазмы) и передаваться при родах (хламидии, кишечная палочка, клебсиеллы), а также быть результатом госпитального заражения. В этом случае болезнь начинает проявляться на 6 сутки или через 14 дней после рождения.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Симптомы
После лечения ребенка от простуды или вирусной инфекции (или во время болезни) может наступить состояние, когда в течение нескольких суток не наблюдается улучшения. В этом случае родители могут заподозрить развитие пневмонии по следующим симптомам:
- После перенесенного заболевания наблюдается скачок температуры и усиление кашля.
- Ребенок вялый, у него плохой аппетит и сон – в течение недели после окончания лечения.
- Сильный кашель и одышка. В расслабленном состоянии здоровый ребенок делает 25–30 вдохов в возрасте 1–3 года и 25 – в 4–6 лет. При пневмонии дыхание малыша учащается.
- Воспалительный процесс в легких нарушает газообмен, поэтому обязательный признак – бледность кожных покровов.
- Ребенок не может глубоко вздохнуть – все попытки заканчиваются приступами кашля.
- Невозможность сбить температуру даже сильными жаропонижающими средствами.
Маленький ребенок (до года) при развитии воспалительного процесса становится апатичным и вялым или очень капризным. Температура у таких малышей нестабильна, а вот бледность и даже синюшность носогубного треугольника, особенно во время кормления, – верный признак пневмонии. При этом бледность кожи может распространяться на все тело.
При прогрессировании процесса у ребенка может наблюдаться втягивание кожи под ребрами со стороны пораженного легкого или с обеих сторон – при двустороннем воспалении.
Как и для более старших детей, важным показателем является частота дыхания: до 2 месяцев – норма до 50 вдохов, от 2 до 12 месяцев – 25–40. При превышении этих показателей и сильном кашле, при выраженных остальных симптомах малышу необходима срочная медицинская помощь.
Возможные осложнения
В детском возрасте пневмонию сложно распознать из-за превышения тяжести симптомов общей интоксикации над патологическими изменениями в легких. Поэтому самостоятельно, без специальных исследований, определить начало заболевания проблематично.
В результате некорректного или несвоевременного лечения могут возникать осложнения как легочного, так и общего характера:
- Экссудативный плеврит – скапливание воспалительного экссудата между плевральными листками. Лечение – проведение плевральной пункции.
- Адгезивный плеврит – утолщение листков плевры, следствием которого может быть нарушение вентиляционной функции легких. В лечебных целях проводится полостная операция.
- Эмпиема плевры – гнойный воспалительный процесс в плевральных листках, характеризующийся признаками сильнейшей интоксикации, вплоть до потери сознания. Для устранения патологии проводится терапия антибиотиками.
- Сепсис – заражение крови, разносящей инфекцию по всему организму. В детском возрасте неизлечим, смертность от него 100%.
- Астенический синдром – состояние вялости, апатии, характеризующееся снижением аппетита и двигательной активности. Как правило, проходит без последствий,
- Задержка диуреза – нарушение нормального мочеиспускания, которое лечится медикаментозными препаратами.
При лечении пневмонии очень важно довести процесс лечения до конца, во избежание появления тяжелых последствий.
Ни в коем случае нельзя прерывать лечение, даже если симптомы полностью исчезли.
Только точное исполнение всех врачебных рекомендаций может предотвратить рецидив болезни или развитие осложнений.
Лечение
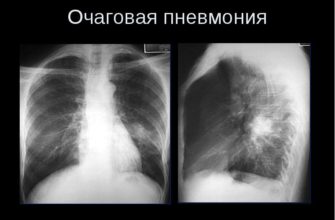
При выявлении симптомов, сходных с воспалением легких, необходимо срочно вызвать врача или «скорую», после чего обязательно сделать рентген легких.
В качестве мер дополнительной диагностики могут быть назначены:
- бактериологические исследования слизи из носа и зева;
- бактериологический посев мокроты;
- биохимический анализ крови;
- ИФА- и ПЦР-методы выявления внутриклеточных возбудителей;
- пульсоксиметрия.
В случае неясности при постановке диагноза в тяжелых случаях проводятся дополнительные консультации пульмонолога, фтизиатра, назначается компьютерная томография, фибробронхоскопия и другие необходимые исследования.
Медикаментозная терапия
Лечение пневмонии у детей в домашних условиях возможно только при абсолютной гарантии соблюдения родителями всех рекомендаций врача и надлежащем санитарно-гигиеническом уровне. Если ребенку уже есть три годика, то в случае легкого протекания болезни, отсутствии признаков сильной интоксикации и дыхательной недостаточности врач может отказаться от госпитализации малыша.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Однако при развитии тяжелых симптомов с осложненным течением болезни требуется обязательное лечение в стационаре, под круглосуточным наблюдением врачей. Госпитализация деток до 3 лет проводится в любом случае.
Главным методом лечения бактериальной пневмонии является антибиотикотерапия, при которой возможно использование следующих препаратов:
- пенициллиновая группа: Амоксициллин, Ампициллин, Оксациллин. Эффективны при выявлении пневмококковой и грамотрицательной микрофлоры;
- цефалоспорины: Цефтриаксон, Цефиксим, Цефазолин. Используются на начальных этапах заболевания;
- макролиды: Сумамед, Азитромицин. Применяются в составе комплексного лечения;
- аминогликозиды: Гентамицина сульфат. Используется в случае нечувствительности пневмококка к Ампициллину;
- фторхинолоны применяются при лечении детей старше 12 лет, а производные метронидазола – при тяжелом течении болезни.
В дополнение к основному лечению назначаются симптоматические средства (жаропонижающие, муколитики, обезболивающие, антигистаминные), физиотерапевтические процедуры, электрофорез.
Обязательно выполняются общие рекомендации:
- постельный режим на период высокой температуры;
- регулярные проветривания и влажные уборки;
- обеспечение усиленного питьевого режима для устранения последствий интоксикации;
- облегченное, но полноценное и витаминизированное питание.
В период выздоровления проводятся оздоровительные мероприятия: прогулки на свежем воздухе, прием кислородных коктейлей, массаж грудной клетки, лечебная физкультура. На протяжении года после перенесенного заболевания ребенок находится на особом контроле у участкового педиатра, регулярно проводятся исследования крови, осмотры иммунологом, пульмонологом, аллергологом, отоларингологом.
В случае рецидива болезни назначаются исследования на предмет аномалии органов дыхания, иммунодефицитных состояний, наследственных заболеваний.
Народные средства
Конечно, вылечить пневмонию лекарствами по народным рецептам невозможно, зато в качестве дополнительного симптоматического средства можно использовать не один «бабушкин» рецепт:
- Сок свежей капусты пополам с медом дают по столовой ложке 3–4 раза в день в качестве отхаркивающего средства.
- Таким же свойством обладает сок черной редьки и репчатого лука – только их следует давать по 1 ч. л. при сильном сухом кашле.
- Компресс из свежих листьев подорожника кладут малышу на ночь, предварительно согрев их до комнатной температуры и обернув теплым полотенцем.
- Сосновые почки (1 ч. л. ) заливают стаканом кипятка, настаивают, добавляют 1 ч. л. меда и дают малышу выпить в течение дня.
- Смесь из стакана меда и измельченного листка алоэ кипятят на водяной бане 2,5 часа, после чего процеживают и дают малышу по 1 ч. л. трижды в сутки.
Если Вы хотите полечить малыша домашними средствами, обязательно проконсультируйтесь с врачом – даже на этапе выздоровления любое лекарство по народному рецепту может произвести неожиданный эффект, а при пневмонии любые неожиданности недопустимы.
Профилактика
Предупреждение заболевания во многом зависит от своевременной профилактики:
- вакцинация против кори, коклюша, пневмококка и др.
- грудное вскармливание и полноценное питание в последующие периоды;
- постоянный контроль уровня иммунитета ребенка и меры по его укреплению: закаливание, физические упражнения, витаминотерапия;
- лечение простудных и вирусных заболеваний в самые ранние сроки, ликвидация в организме малыша любых очагов воспаления;
- ограждение ребенка от инфекционных больных, обязательное соблюдение правил личной гигиены.
Выводы
Пневмония – инфекционное заболевание, и, как любая инфекция, она может быть ограничена в распространении. Главное – не забывать о путях ее проникновения и провоцирующих возникновение факторах.
Однако при малейшем подозрении на воспаление легких не забывайте, что иногда небольшая задержка в обращении к врачу может иметь серьезные последствия для здоровья малыша. Внимательно следите за состоянием ребенка и уделяйте максимум внимания укреплению его иммунитета – этим вы сможете обезопасить его от большинства заболеваний, и не только инфекционных.
Тонзиллит у детей также может провоцировать развитие воспаления легких. Поэтому не забывайте о том, что детская ангина хорошо поддается лечению народными средствами, но в данном случае они выступают как вспомогательная терапия.