Инфекции мочевыводящих путей (ИМВП) у детей – нередкая проблема в педиатрических амбулаторных и стационарных отделениях. Частота, с которой возникает инфекция мочевых путей у ребенка, в 10–100 раз выше у недоношенных детей, чем у рожденных в срок.

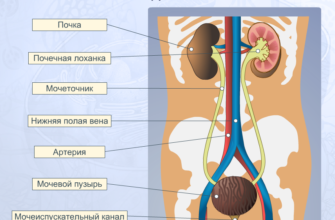
Инфекция мочевыводящих путей у ребенка – достаточно сложное и серьезное заболевание, т.к. мочеполовая система малыша (особенно если ребенок – новорожденный) не развита в полной мере, и в большей степени подвержена воздействию патогенов.
Инфекция у детей возникает независимо от возраста: симптомы недуга могут проявиться как у грудничка, так и у малыша постарше. В первый год жизни заболевание чаще встречается у мальчиков, после этого возраста ситуация кардинально меняется, и недуг чаще затрагивает девочек. После 7-летнего возраста инфекции мочеполовой системы затрагивают 8% девочек и 2,8% мальчиков, в половине случаев болезнь рецидивирует в течение года.
Патогены
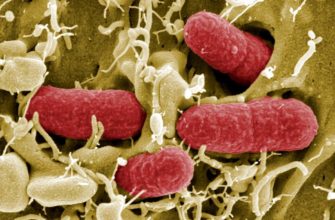
Причины заболевания включают обычно асцендентную инфекцию, которая может возникнуть при катетеризации мочевыводящих путей или при урологических исследованиях. Кишечная палочка (E.coli) отвечает за 80% случаев ИМВП. Другие причины включают такие патогены, как Enterobacteriaceae (например, клебсиелла, энтерококк) или Candida Albicans.
В случае первичной инфекции с определением других бактериальных штаммов, кроме кишечной палочки, необходимо целенаправленно искать возможную аномалию мочевых путей! Большинство штаммов E.coli, вызывающих острый пиелонефрит, несут на своей поверхности специфическую структуру (так называемые Р-фимбрии), что позволяет им связываться с эпителиальными клетками мочевых путей. За поражение почек ответственны другие, ещё точно не идентифицированные, факторы.
Клиническая картина
С острым пиелонефритом связаны такие симптомы, как лихорадка и общие воспалительные реакции организма. Воспаление верхней части мочевых путей прогностически более тяжелое – оно может привести к образованию почечных рубцов с последующим повышенным риском развития артериальной гипертензии, двустороннему почечному поражению и хронической почечной недостаточности.
Вероятность этих осложнений выше у детей младше 2 лет, особенно у детей с везикоуретральным рефлюксом высшего уровня, тяжелой обструктивной уропатией и другими врожденными аномалиями строения и функции мочевыводящих путей.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Клинические проявления острого пиелонефрита зависят от возраста человека – чем младше ребенок, тем слабее характерные симптомы. У новорожденных и маленьких детей инфекция может быть схожа с сепсисом или, наоборот, проявляется только легкими общими проявлениями, такими, как усталость, вялость, необъяснимые повышения температуры и желудочно-кишечные симптомы (например, рвота). Особенно у мальчиков в возрасте до 6 месяцев и девочек до 1 года при длительных субфебрилиях и необъяснимых лихорадочных состояниях рассмотреть возможность такого заболевания, как инфекция мочевыводящих путей, сложно. После подтверждение диагноза лечение должно проводиться незамедлительно.
У детей старшего возраста инфекция верхних мочевых путей также похожа на клиническую картину сепсиса. Пиелонефрит следует подозревать у ребенка в случае повышения температуры до 39°С, продолжительностью более 2 дней, если неизвестна причина лихорадочного состояния. Боль в поясничной области может быть односторонней, но возможен и двусторонний ее характер, наиболее ощутимой она может быть в области паха и нижней части живота. Возможны и редкие желудочно-кишечные симптомы (рвота, диарея, боли в животе).
Клинические проявления острого пиелонефрита не всегда ясны, и часто заболевание похоже на общее лихорадочное состояние, которое списывают на вирусную респираторную инфекцию. В соответствии с наблюдениями повышенная температура у каждого 15–20 младенца является проявлением острого пиелонефрита. Поэтому рекомендуется при любом лихорадочном состоянии и повторной субфебрилии у детей провести анализ мочи, чтобы исключить инфекцию мочевыводящих путей.
В отличие от пиелонефрита, воспаления при инфекциях нижних мочевых путей (цистит, уретрит) лихорадочная реакция организма является достаточно легкой или полностью отсутствует, а в клинической картине доминируют локальные признаки. Характерные симптомы, такие, как жжение и резь при мочеиспускании, частое мочеиспускание, давление или боли в нижней части живота, становятся все более частыми в возрасте от 3 лет. У детей, которые уже не мочатся спонтанно, может возникнуть вторичный энурез.
Необходима дифференциальная диагностика, призванная исключить острый пиелонефрит, баланит, вульвит и дисфункции нижних мочевых путей. Дизурия без температуры, скорее всего, указывает на вульвит у девочек или баланит у мальчиков. У сексуально активных подростков клинические признаки цистита с лейкоцитурией и стерильной мочой (или с незначительной бактериурией) могут указывать на хламидийную или микоплазмовую инфекцию. Лейкоцитурия со стерильной мочой (или с незначительной бактериурией) может быть симптомом хронического тригонита.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
Лечение острого пиелонефрита
Основным фактором риска развития почечного рубцевания является несвоевременное начало лечения пиелонефрита (в дополнение к юному возрасту пациента)! Поэтому лечить заболевание следует начать в течение 24 часов после клинического подозрения на ИМВП. Назначается монотерапия бактерицидными антибиотиками, которые выбираются в соответствии с текущим состоянием информации о наиболее распространенных возбудителях бактериальной резистентности в стране, и конкретно, в определенной местности. Учитывая примерно 50%-ную устойчивость E. coli на (неусиленные) аминопенициллины, подходящими являются только антибиотики, устойчивые к беталактамазе (к ним относятся защищенные аминопенициллины или цефалоспорины III поколения). Использование фторхинолонов в педиатрии ограничено из-за недостаточного клинического опыта и риска возможного повреждения растущих хрящей суставов. У младенцев прием хинолонов рекомендуется только при серьезных заболеваниях, у детей старшего возраста и подростков антибиотики этой группы могут быть использованы, но не в качестве препаратов первого выбора.

Лечение пиелонефрита обычно длится от 10 до 14 дней. На практике доказана эффективность последовательной антибактериальной терапии – после 3–5 дней после первоначального парентерального лечения, когда состояние пациента стабилизируется, назначают пероральный прием антибиотиков.
Первоначальная парентеральная фаза лечения особенно важна у новорожденных и детей младшего возраста, у которых пероральная терапия в острой фазе заболеваний может быть проблематичной (отсутствие аппетита, рвота и т.д.).
Отличные результаты были показаны при последовательном парентеральном (или, при возможности, пероральном) введении цефалоспоринов (например, Цефиксим с последующим введением Цефизокса, Цефотаксима или Цефтриаксома) или внутривенном введении аминогликозидового антибиотика, с последующей терапией пероральными антибиотиками (защищенными аминопенициллинами или цефалоспоринами). У детей в возрасте до 6 лет антибактериальная терапия может продолжаться химиотерапевтическими препаратами (Ко-Тримоксазол или Триметоприм) в одной вечерней дозе в течение 2 недель.
Проявление клинических признаков (температура, рвота и т.д.) может быть уменьшено при соответствующем лечении, как правило, в течение 48–72 часов, в это время посев мочи обычно уже стерилен. В противном случае, целесообразность антибактериальной терапии после 48 часов переоценивается на основе результатов посева мочи, а также определяются возможные осложнения, такие, как обструкция мочевыводящих путей, абсцессы почек и т.д.
В дополнение к антибактериальной терапии, по мере необходимости, вводятся препараты противовоспалительного действия и жаропонижающие (Ибупрофен, Парацетамол, Нурофен), а у маленьких детей – и Диазепам для профилактики лихорадочных судорог. При дегидратации у новорожденных и младенцев отдается предпочтение Парацетамолу из-за риска острой почечной недостаточности после введения Ибупрофена.
Основной мерой является достаточное потребление жидкости, отдых и тепло. Ребенок с инфекцией мочевыводящих путей не должен иметь жажду. Увеличение потребления жидкости увеличивает и выход мочи, с которой вымываются продукты воспаления и, как следствие, ограничивается распространение инвазивных бактерий. Потребляемые напитки должны быть теплыми или комнатной температуры, ни в коем случае не холодными. Подходящими являются травяные чаи, неприемлемыми – газированные напитки.
Не имеет никакого смысла заставлять ребенка пить напитки, которые ему не нравятся (например, урологический чай). Что касается пищи, в этом случае необходимы специальные меры. Выбирается нераздражающее, соответствующее возрасту питание, которое также не следует излишне солить. Детям старшего возраста при ИМВП необходимо регулярное мочеиспускание. Следует также учитывать возможный запор.
Лечение острого цистита
Лечение острого цистита изначально эмпирическое, в случае отсутствия эффективности терапия изменяется в соответствии с чувствительностью бактерий в пробе мочи, собранной перед началом лечения антибиотиками. Также вводятся химиотерапевтические препараты (Ко-Тримоксазол или Триметоприм) или пероральные цефалоспорины.
Мнения о продолжительности антибиотикотерапии при инфекции нижних мочевых путей различаются. Более короткие периоды лечения у взрослых оправданы меньшим количеством побочных эффектов, меньшим риском устойчивых штаммов, а также экономическими показателями.
Нельзя не отметить тот факт, что вместе с антибактериальной терапией у женщин повышается риск развития гинекологических микозов. У детей отдается предпочтение более короткому, но эффективному лечению, которое должно длиться 3–5 дней. Было показано, что такой короткий срок терапии является столь же эффективным, как и стандартное лечение, продолжающееся от 7 до 14 дней. В детском возрасте одноразовая антибактериальная терапия инфекций мочевыводящих путей не подходит.

Заключение
При первых признаках инфекции мочевыводящих путей у ребенка необходимо обратиться к специалисту для установления диагноза. В случае подтверждения присутствия заболевания незамедлительно следует начать соответствующее лечение, в противном случае, присутствует высокий риск осложнений в виде поражений почек и развития почечной недостаточности.