Проблема дисбактериоза привлекает внимание исследователей на протяжении многих десятилетий. Одни ученые считают, что нарушение баланса микрофлоры у детей до года не является заболеванием и не требует лечения. Другие мнения сводятся к тому, что проблема существует, и без медикаментозного вмешательства ее не решить. Любая мама, прежде чем принять решение о необходимости терапии, должна обладать теоретическими знаниями о дисбактериозе.

Особенности формирования биоценоза кишечника
Качественные и количественные изменения в составе микрофлоры кишечника под влиянием различных факторов принято называть дисбактериозом. В ЖКТ человека обитает около 500 видов бактерий, общая численность которых превышает объем всех клеток человеческого организма. Они оказывают влияние на процессы пищеварения и при обычных условиях контролируют популяции друг друга. Любое отклонение от нормы может спровоцировать интенсивное размножение нежелательной микрофлоры, что отразится на состоянии организма в целом.
Современное понятие дисбактериоза подразумевает снижение количества обычной кишечной палочки, бифидо- и лактобактерий, и увеличение колоний других штаммов E. coli, а также гнилостных и спороносных бактерий. Негативное воздействие на организм ребенка оказывает возрастание численности лактозо-негативных и гемолизирующих кишечных палочек. Они мешают нормальному пищеварению грудничка, вырабатывают токсины, вызывая дискомфорт в желудке и аллергические проблемы.
Кишечник ребенка до рождения находится в стерильном состоянии, которое отличается полным отсутствием каких-либо микроорганизмов. В процессе рождения дети получают часть бактерий от матери – бифидо-, лактобактерии, кишечную палочку. В процессе первых недель жизни происходит дальнейший обмен микрофлорой с матерью, приводящий к полной колонизации кишечника малыша.
Выделяют три фазы заселения микроорганизмами ЖКТ ребенка:
- асептическая, длительностью до 20 часов;
- стадия заселения на протяжении 2–4 дней;
- период стабилизации микрофлоры, продолжительность которого носит индивидуальный характер.
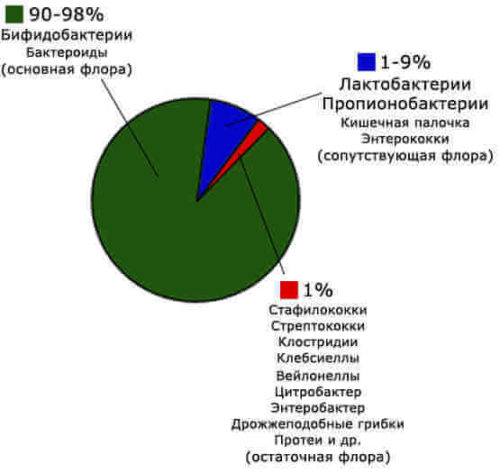
Основным элементом биоценоза новорожденного, находящегося на грудном вскармливании, являются пробиотики. К ним относятся лактобациллы, бифидобактерии, пропионовокислые бактерии и некоторые виды стрептококков. Также допустимо присутствие облигатных микробов, которые не оказывают никакого воздействия на организм.
Причины развития дисбактериоза у грудничков
Факторы, оказывающие влияние на формирование микрофлоры кишечника ребенка, можно разделить на бытовые и медицинские.
К бытовым относятся:
- ухудшение состояния здоровья кормящей матери и изменение характера ее питания;
- сокращение периода кормления грудью;
- преждевременное использование искусственных смесей;
- совместное или раздельное нахождение матери и ребенка в роддоме.
К медицинским факторам относятся различные лечебные мероприятия, которые проводятся врачами для матери и новорожденного. Назначение антибиотиков кормящей маме возможно в случае обнаружения воспалительных процессов в организме. При этом ребенку передается вместе с молоком часть медикамента, которая негативно влияет на естественные процессы развития микрофлоры. Антибиотики также могут быть использованы в превентивных целях для детей группы риска.
— Регулярная проверка качества ссылок по более чем 100 показателям и ежедневный пересчет показателей качества проекта.
— Все известные форматы ссылок: арендные ссылки, вечные ссылки, публикации (упоминания, мнения, отзывы, статьи, пресс-релизы).
— SeoHammer покажет, где рост или падение, а также запросы, на которые нужно обратить внимание.
SeoHammer еще предоставляет технологию Буст, она ускоряет продвижение в десятки раз, а первые результаты появляются уже в течение первых 7 дней. Зарегистрироваться и Начать продвижение
Одной из причин развития дисбактериоза в младенческом возрасте является заражение золотистым стафилококком, который распространен в родильных домах. Минимальное воздействие данной бактерии проявляется в виде колик и расстройства стула. Отсутствие полноценной терапии, направленной на снижение численности патогена, может привести к серьезным последствиям.
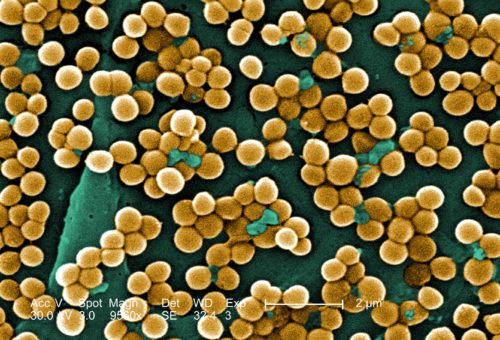
При исследованиях было установлено, что нормальная микрофлора кишечника у детей первых 12 месяцев жизни встречается очень редко. Помимо типичной палочки, бифидо- и лактобактерий у новорожденных в возрасте 1–4 месяца выявлялись стафилококки, энтерококки, клебсиелла и грибы рода Candida. При этом необходимо отметить, что малыши нормально развивались и прибавляли в весе.
Признаки проявления и виды дисбактериоза
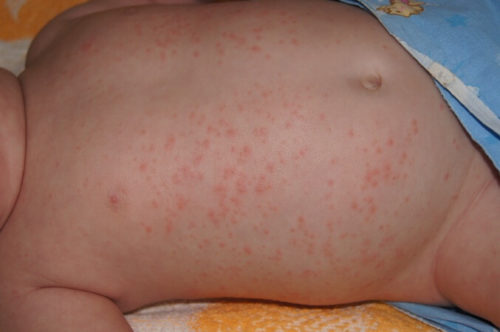
Дисбаланс микрофлоры кишечника малыша может выражаться различными симптомами. Самым характерным признаком дисбактериоза является нарушение стула. Ребенка постоянно тревожат вздутие живота, метеоризм, что объединяется понятием колики. Кроме того, частые запоры могут сменяться поносом до нескольких дней. Изменяется консистенция и цвет стула младенцев, в нем появляется слизь или пена в больших количествах.
Другие симптомы дисбактериоза проявляются в виде:
- повышенного слюноотделения;
- сухости кожи;
- появления аллергического дерматита;
- снижения аппетита;
- вялости;
- возможного развития молочницы на слизистых оболочках;
- плохой прибавки в весе.
Выделяют четыре степени формирования дисбактериоза у детей младенческого возраста:
- Компенсированный. Проявляется в виде ухудшения аппетита, нестабильного набора веса и частого метеоризма. Возникновение симптомов связывают с неправильным питанием матери и воздействием аллергенов. Состояние здоровья ребенка на этой стадии у педиатров опасений не вызывает.
- Субкомпенсированный. Характеризуется нарастающими симптомами со стороны кишечника. У малыша регулярно возникают боли в животе, запоры сменяются диареей. Стул окрашивается в зеленоватый цвет, в нем появляются комочки непереваренной пищи. На данном этапе необходимо проведение анализов для выявления причин возникновения дисбактериоза.
- Декомпенсированный. Сопровождается усилением неприятных симптомов, снижением иммунитета, ухудшением общего состояния ребенка. Появляется хронический понос зеленого цвета с сильным запахом, пропадает аппетит, вес не прибавляется.
- Дисбактериоз 4 степени. Повышается вероятность развития острого воспалительного процесса в связи с интенсивным размножением патогенных бактерий. Наблюдается общая интоксикация организма с головными болями и повышением температуры тела.
При обнаружении любых отклонений в поведении новорожденного ребенка необходимо обратиться к педиатру и следовать его указаниям. Для подтверждения дисбактериоза в лабораториях проводятся анализы:
- копрограмма выявляет признаки воспаления в кишечнике;
- посев кала на условно-патогенную микрофлору показывает процентное содержание облигатных бактерий;
- посев кала на дисбактериоз устанавливает соотношение полезных и патогенных микроорганизмов.
На основании результатов исследований педиатр принимает решение о необходимости медикаментозного вмешательства и назначает соответствующие лекарства.
Препараты для лечения дисбактериоза
Получив результаты анализов на дисбактериоз, не следует торопиться с применением различных препаратов. Важно помнить, что формирование кишечной микрофлоры у большинства детей грудного возраста происходит в течение нескольких месяцев. Отклонение от нормы в биоценозе кишечника может быть одним из этапов его развития. В связи с этим необходимо хорошо подумать, прежде чем корректировать микробиологические изменения организма малыша.
— Разгрузит мастера, специалиста или компанию;
— Позволит гибко управлять расписанием и загрузкой;
— Разошлет оповещения о новых услугах или акциях;
— Позволит принять оплату на карту/кошелек/счет;
— Позволит записываться на групповые и персональные посещения;
— Поможет получить от клиента отзывы о визите к вам;
— Включает в себя сервис чаевых.
Для новых пользователей первый месяц бесплатно. Зарегистрироваться в сервисе
При назначении курса лечения препаратами также следует учитывать особенности развития дисбактериоза. Нарушение состава микрофлоры никогда не рассматривается как самостоятельное состояние здоровья грудничка. Первоначально необходимо установить причины, вызвавшие его развитие. В противном случае медикаменты будут малоэффективны или вовсе бесполезны.
Для выявления причин развития кишечного дисбаланса следует обратить внимание на функциональные нарушения деятельности желудочно-кишечного тракта. К ним относятся частые срыгивания, рвота, запоры, колики. Дисфункция чаще всего объясняется лактазной недостаточностью и незрелостью нервной системы, отвечающей за моторику кишечника. Поэтому проявление симптомов заболевания характерно для детей до восьми месяцев жизни.
Показаниями к целенаправленной терапии дисбактериоза являются:
- сохранение диареи или запоров после устранения причин их возникновения;
- наличие поноса, связанного с приемом антибиотиков;
- появление серьезных аллергических реакций;
- беспокойное и капризное поведение новорожденного, сопровождающееся отказом от еды.
Лечение дисбактериоза проводится в несколько этапов. Сначала устраняется избыточное микробное заселение тонкой кишки с последующим восстановлением нормальной микрофлоры. Затем назначаются препараты для улучшения пищеварения и кишечной моторики.
Приведение численности микроорганизмов в норму осуществляется с помощью пробиотиков. К ним относятся споровые монокомпонентные препараты, например, Флонивин БС. Также используются пробиотики на основе дрожжевых грибов, к которым относится Энтерол. Нередко применяются бактериофаги, которые регулируют численность патогенной микрофлоры, не уничтожая полезные микроорганизмы. Длительность курса обычно составляет 7–10 дней.
На втором этапе назначаются пробиотики для формирования здоровой микрофлоры кишечника. Они могут быть:
- монокомпонентные – Бифидумбактерин, Лактобактерин, Витанар;
- поликомпонентные – Примадофилус, Флорадофилюс;
- комбинированные – Бифиформ, Аципол, Гиалакт.
Комбинированные пробиотики содержат добавки, которые стимулируют рост нормальной микрофлоры и улучшают кишечную моторику. К вспомогательным компонентам относится аципол, экстракт рожкового дерева и гиалуроновая кислота, обладающая противовоспалительным действием. Длительность курса восстановления составляет не менее трех недель.
Профилактика развития дисбактериоза у грудничков
Грудное вскармливание хотя бы до года является лучшим способом предупреждения развития дисбактериоза. В материнском молоке содержится большинство антител, действующих на патогенные микроорганизмы. Кроме того, в его состав входят вещества, которые способствуют развитию нормальной микрофлоры у ребенка.

К другим мерам профилактики относятся:
- грамотно составленный рацион матери;
- правильно подобранная смесь в случае отсутствия грудного молока;
- здоровый образ жизни родителей, особенности матери, во время беременности и кормления грудью;
- внимательное наблюдение за состоянием здоровья ребенка и его поведением.